Хронический панкреатит в стадии ремиссии
Реми́ссия (лат. remissio «уменьшение, ослабление») — период течения хронической болезни, который проявляется значительным ослаблением (неполная ремиссия) или исчезновением (полная ремиссия) её симптомов (признаков заболевания).
Что такое ремиссия хронического панкреатита? Признаки. Могут ли быть боли в этом периоде?
Панкреатит — это группа заболеваний, которые сопровождает воспаление поджелудочной железы — подробнее здесь >> . Если признаки панкреатита присутствуют в течение длительного времени, либо вслед за периодами покоя следуют периоды обострения заболевания (рецидивы), то в этом случае речь идет о хроническом панкреатите.
Ремиссия — это состояние при любом заболевании, в том числе и при панкреатите, когда у человека не проявляются симптомы заболевания в течение длительного времени.
В панкреотологии различают виды ремиссии:
Полная ремиссия, при которой полностью пропадают признаки заболевания.Частичная ремиссия характеризуется сохранением некоторых симптомов.
В свою очередь полные ремиссии можно разделить:
- Стойкая ремиссия, при которой признаки панкреатита не проявляются в течение длительного времени, не менее 0,5 года, в течение нескольких лет.
- Нестойкая ремиссия — нестабильное состояние, ремиссии и обострения сменяют друг друга.
Следовательно, ответ на первый вопрос:
Ремиссия панкреатита это состояние, при котором отсутствуют симптомы заболевания. Следовательно и боли отсутствуют также.
Как правильно выходить на стадию ремиссии? Какой для этого требуется срок?
— вопрос №2.
Выход из периода острого панкреатита или из периода обострения хронического панкреатита осуществляется под наблюдением лечащего врача в хирургическом отделении стационара.
Продолжительность лечения в стационаре определяется тяжестью заболевания и сопутствующих осложнений. Если имеет место обострение хронического панкреатита, то возможно потребуется 2-3 дня для снятия болевого синдрома, интоксикации, для проведения необходимых анализов. Далее пациент продолжает лечение дома по предложенной ему схеме лечения. Соблюдение специальной диеты при панкреатите — обязательно.
С диагнозом острый панкреатит требуется более длительная госпитализация, обусловлена сопутствующими осложнениями. Для того, чтобы снять воспаление в больном органе, требуется обеспечить состояние покоя поджелудочной железе. С этой целью применяют парентеральное питание (внутривенное питание, в обход ЖКТ ). Длительность нахождения в стационаре определяет лечащий врач, от 1 недели до 1,5 месяцев. После выписки из больницы пациент также продолжает лечение дома. Соблюдение специальной диеты при панкреатите — обязательно.
Наступление периода (стадии) стойкой ремиссии возникает через 0,5 года после прохождения медикаментозного курса лечения. В период стойкой ремиссии врач разрешает переход от диеты №5п к диете №5. Диета №5 — сбалансированная диета, необходимые для жизни жиры, белки, углеводы, витамины и микроэлементы представлены диетой в необходимом для организма количестве. Но жиры входят в диету в минимальном необходимом количестве. Следует ограничить соль.
В стадии стойкой ремиссии требуется соблюдение диеты в течение многих лет. В практике — пожизненно. Алкоголь противопоказан.
Строгое соблюдение, диеты №5п и принципов диетического питания при панкреатите позволит добиться наступление и продолжительность стойкой ремиссии. В стадии стойкой ремиссии разрешена диета №5.
Стадия ремиссии это устойчивое состояние или возможны приступы панкреатита вновь?
— вопрос №3.
Хронический панкреатит относится к заболеваниям, которые имеют фазово – прогрессирующее течение. Что значит фазовое течение заболевания? Это говорит о том, что периоды ремиссии чередуются с периодами обострения заболевания. При прогрессирующем течении заболевания с каждым последующем обострением воспалительный процесс охватывает всё большие участки поджелудочной железы и всё больше её повреждает со временем. Воспаление поджелудочной железы сопровождается деструктивными изменениями тканей, которые могут быть диффузные, очаговые или сегментарные. Со временем эти деструктивные изменения замещаются фиброзной тканью, при этом ослабевают болевые ощущения, но функциональная недостаточность поджелудочной железы прогрессирует (возрастает). Поджелудочная железа не может вырабатывать ферменты, необходимые для пищеварения.
Задачи каждого, заболевшего хроническим панкреатитом,
- увеличить длительность периодов ремиссий и добиться фазы стойкой ремиссии;
- сократить интенсивность и длительность обострения заболевания, добиться того, чтобы обострения случались как можно реже.
Как решить эти задачи?
- Прием мед.препаратов, прописанных врачом, например, ферментные препараты.
- Диетическое питание при панкреатите.
- Обязательное соблюдение принципов диетического питания. Руководствуйтесь ПАМЯТКОЙ при панкреатите.
- Избегайте стрессов и нервных нагрузок. Следить за чередованием труда и отдыха. Достаточный ночной сон.
Что можно есть при хроническом панкреатите в стадии ремиссии?
— вопрос №4.
При панкреатите в стадии стойкой ремиссии врач разрешает переход от диеты №5п к диете №5 по классификации Певзнер.
Диета №5 по классификации Певзнер также относится к лечебным диетам, соблюдение которой обязательно.
Включение в меню продуктов запрещенных, например, сосиски, пельмени, кофе, алкоголь по праздникам — противопоказаны.
Обострение панкреатита: сколько длится, что делать при приступе панкреатита?
Статистика утверждает, что панкреатит в последние годы стал весьма распространенным заболеванием.
Например, в нашей стране на 100 000 человек населения встречается 27,4–50 случаев хронического панкреатита, примерно такая же картина и в европейских странах[1].
Увеличивается и количество больных, страдающих от острой формы заболевания: в России частота случаев колеблется от 10 до 13% от общего числа пациентов с хирургическими патологиями органов брюшной полости[2].
Панкреатит: виды, причины и симптомы заболевания
В медицине панкреатит определяется как воспалительное заболевание поджелудочной железы — одного из важнейших человеческих органов, отвечающего за выработку пищеварительного сока и играющего одну из ключевых ролей во всем процессе переваривания и усваивания пищи. Согласно классификации выделяется несколько основных форм панкреатита:
- Острый панкреатит, при котором происходит активизация пищеварительных ферментов в самой поджелудочной железе, в результате чего поражаются ее ткани — происходит «самопереваривание» органа, сопровождающееся отеком и некрозом клеток, а также возможным поражением окружающих тканей и органов. Причинами острого панкреатита могут быть заболевания желчных протоков (35%), травмы живота, отравления, тяжелые аллергические реакции. Но один из главных факторов, провоцирующих заболевание — злоупотребление алкоголем (55% случаев вызвано именно этой причиной)[3].
- Острый рецидивирующий панкреатит напоминает легкую форму острого панкреатита, но характеризуется повторными приступами различной степени интенсивности. Диагностировать эту форму очень трудно.
- Хронический панкреатит (ХП) — самостоятельное, медленно прогрессирующее заболевание поджелудочной железы, которое отличается чередованием периодов обострений и ремиссий. Традиционно одной из основных причин развития ХП также считается злоупотребление алкоголем (60–70%)[4]. Кроме того, вызвать заболевание способно и неправильное питание с преобладанием жирной и острой пищи, провоцирующее чрезмерную нагрузку на поджелудочную железу. Иногда ХП возникает как следствие распространения на железу язвы желудка или двенадцатиперстной кишки. Выделяются две основные стадии заболевания. Первая может длиться несколько лет, при этом больного практически ничто не беспокоит. Эта стадия без должного лечения неминуемо перейдет в следующую, на которой поражения органа оказываются весьма серьезными, симптомы проявляются уже постоянно и при этом часто возникают периоды обострения.
Для острого и хронического панкреатита в стадии обострения характерны три общих симптома: резкая и сильная боль в верхней части живота, опоясывающая тело или отдающая в спину, обильная рвота, не приносящая облегчения, и напряжение мышц верхней части живота, выявляемое на обследовании.
Любая форма панкреатита рано или поздно приводит к ферментной недостаточности поджелудочной железы, проще говоря — нехватке пищеварительных ферментов. Симптомы ферментной недостаточности при панкреатите обычно весьма ярко выражены — это метеоризм, изжога, тошнота, полифекалия.
Один их характерных признаков — наличие в кале непереваренных комочков пищи и большого количества жиров. Так происходит из-за того, что пищеварительная система не справляется с перевариванием еды, которая остается в просвете кишечника и раздражает его, при этом поступление в кровь питательных веществ существенно снижается.
Из-за слабого усвоения питательных веществ у больного со временем возникает авитаминоз, анемия и как результат — общее истощение организма.
Чем может быть спровоцировано обострение хронического панкреатита и сколько оно длится
Хронический панкреатит — заболевание коварное, человек может спокойно жить и не ощущать симптомов достаточно долго. Но что же играет роль «спускового крючка» в переходе заболевания в фазу обострения? Те же самые причины, которые вызывают развитие самого заболевания.
- Во-первых, острый приступ панкреатита появляется из-за нарушения режима питания. Переедание, особенно если в постоянном меню большое количество острых и жирных блюд, фастфуда, копченостей и консервов, неминуемо приводит к чрезмерной нагрузке на больной орган.
- Во-вторых, это все то же легкомысленное отношение к алкоголю — употребление спиртного даже в относительно небольших дозах может перевести заболевание в острую стадию.
- В-третьих, толчком может стать интоксикация при ОРВИ или приеме некоторых лекарственных препаратов: хроническим больным стоит осторожно относиться к любой медикаментозной терапии, особенно если она не была назначена врачом.
- В-четвертых, спровоцировать начало приступа панкреатита могут некоторые аутоиммунные заболевания (например муковисцидоз), физическое переутомление или хронический стресс.
Первым и главным сигналом о начале приступа является появление острой боли в области эпигастрия, иногда иррадиирущей в спину или область сердца, — этот симптом характерен для 80–90% всех пациентов[5].
После приема пищи болевые ощущения обычно усиливаются, снизить их можно, приняв положение сидя или наклонившись вперед.
Иногда боль невозможно устранить приемом обезболивающих, а при нарастании ее интенсивности возможны даже болевой шок и потеря сознания.
Боли при обострении панкреатита могут появляться через час-два после приема жирной или острой пищи. Бывает, что приступ панкреатита начинается и позже — спустя 6–12 часов.
Еще бóльшая «отсрочка» нередко наблюдается после злоупотребления алкоголем — она может достигать двух или даже трех суток. Во врачебной практике отмечались случаи начала приступа в ближайшие минуты в результате употребления холодных шипучих напитков.
В отдельных случаях боль вообще не имеет очевидной связи с приемом пищи.
По мере обострения хронического панкреатита у пациента возникает специфическая горечь в полости рта, белесоватый налет на языке, снижение аппетита, тошнота, рвота, не улучшающая самочувствие больного. Точно ответить на вопрос «Сколько длится приступ панкреатита?» сложно — от часа до нескольких суток, а сам период обострения панкреатита с регулярно повторяющимися приступами — от недели и более.
Самостоятельно лечить обострение нельзя: по статистике, примерно 15–20% больных погибают от осложнений, возникших именно во время приступа[6]. При его начале нужно немедленно вызвать бригаду скорой медицинской помощи, а до ее приезда рекомендуется выполнить несколько простых рекомендаций, позволяющих немного облегчить состояние больного.
Первая помощь при приступе
Формула первой помощи проста — «холод, голод и покой». Больному при приступе необходимо как можно скорее обеспечить все три ее составляющие:
- полностью исключить прием любой пищи и жидкостей (кроме чистой прохладной воды), чтобы снять нагрузку с поджелудочной железы — этот запрет будет действовать до того момента, пока состояние человека не придет в норму;
- уложить больного в постель на спину, при рвоте допустимо принять положение на боку с прижатыми к животу коленями;
- приложить холодный компресс к области поджелудочной.
Самостоятельно принимать лекарственные препараты в этом случае запрещено — грамотная помощь при обострении панкреатита может быть оказана только врачом в условиях стационара. Именно там пациент пройдет обследование, и на основании комплекса диагностических мероприятий ему будет назначена адекватная терапия.
В этот комплекс входит пальпация, лабораторная диагностика, включающая развернутый клинический, биохимический анализ крови и бактериологическое исследование экссудата брюшной полости (выполняется при проведении операции), исследование ферментов и инструментальная диагностика — УЗИ органов брюшной полости, и по показаниям — МРТ, компьютерная томография (рентгенография).
В ходе лечения выраженную боль снимают при помощи анальгетиков и спазмолитиков, последние также необходимы для восстановления нормального оттока панкреатического сока.
При обнаружении инфекции или при операции назначаются антибактериальные препараты. Для снижения активности поджелудочной возможно назначение антагонистов соматотропина.
По показаниям проводится откачивание желудочного содержимого и интенсивная дезинтоксикационная терапия.
В период обострения панкреатита применение ферментных препаратов противопоказано.
Для корректировки изменений в организме больного применяется соответствующее симптоматическое лечение, которое может включать препараты, поддерживающие работу сердца, нормализующие артериальное давление и другие.
Если у пациента развивается омертвение тканей поджелудочной железы — панкреонекроз, — проводится операция по их удалению.
Что можно сделать после обострения
После снятия приступа панкреатита лечение должно быть направлено в первую очередь на поддержку функции поджелудочной железы и ее способности полноценно переваривать поступающую в организм пищу.
Поджелудочная железа не способна самовосстанавливаться, а значит, работать без поддержки при хроническом панкреатите она не может.
Именно поэтому одним из главных направлений лечения в период ремиссии является ферментная терапия — та самая, которая не разрешается при обострении болезни.
Заместительная ферментная терапия не способна восстановить поджелудочную железу, но может взять на себя часть ее функций. Соответствующие ферментные препараты назначаются длительно, иногда пожизненно — с их помощью организм человека полноценно получает все необходимые ему питательные вещества из пищи.
Но это не единственная функция ферментосодержащих препаратов: доказана их способность купировать сам болевой синдром и минимизировать секреторную функцию поджелудочной железы, обеспечивая ей функциональный покой. Эта способность реализуется за счет механизма обратного торможения выработки ферментов.
Кроме ферментной терапии, больному назначается специальная диета, также снижающая нагрузку на пораженный орган. Рекомендуется отказаться от животных жиров, кислой, жареной, соленой, копченой пищи, крепких бульонов и супов на их основе. И, конечно, под полный запрет попадают алкоголь и курение.
Снятие приступов при хроническом панкреатите и особенно последующая профилактика панкреатической недостаточности требуют от врача и пациента долгой и слаженной совместной работы. Самолечение в этом случае легко может привести к серьезным осложнениям, чреватым угрозой для жизни.
Источник: https://www.pravda.ru/navigator/obostrenie-pankreatita.html
Ремиссия хронического панкреатита: признаки
Панкреатит — патология, обусловленная наличием воспалительного процесса в поджелудочной железе. В случае, когда симптоматика панкреатита наблюдается длительный период, или периоды покоя сменяются резким обострением, то заболевание относят к хронической форме.
При хроническом панкреатите ремиссия характеризуется отсутствием у пациента симптомов достаточно длительное время. Существуют несколько видов ремиссионного периода:
- полная ремиссия — наблюдается полное исчезновение каких-либо признаков заболевания;
- неполная (частичная) ремиссия — некоторые симптомы патологии сохраняются и могут периодически о себе напоминать.
- Стойкая ремиссия — наблюдается полное отсутствие симптомов или признаков патологии. Длительность такой ремиссии может быть от полугода до 2 лет;
- Ремиссия нестойкого характера. В такие периоды обострение патологии чередуются с затиханием процесса, при этом промежуток между ними может быть достаточно коротким.
Следовательно, ремиссия хронического панкреатита будет означать отсутствие признаков болезни, а также болевых приступов.
Народные способы поддержания поджелудочной во время ремиссии
Оказать эффективную поддержку пораженному паренхиматозному органу в период стойкой ремиссии помогут следующие рецепты от народных целителей:
- Применение самого популярного метода с использованием продукта пчеловодческого дела – натурального меда, способствующего усилению интенсивности регенерационных процессов. Мед рекомендуется к употреблению в количестве 5 гр, или 1 чайной ложки в растворенном виде с молоком за полчаса до еды.
- Ускорить процессы по оттоку желчи поможет прием отвара из шиповника, который также оказывает профилактический эффект против развития холецистической патологии. Принимать его необходимо по одному стакану при приеме пищи.
Выходим на стадию ремиссии: методы лечения
Выход пациента в стойкую ремиссию при хроническом панкреатите из стадии обострения осуществляется под контролем лечащего врача-терапевта или гастроэнтеролога. Чаще всего это происходит в стационарном отделении хирургии для максимального контроля за состоянием пациента.
Длительность терапии, проводимой в условиях стационара, будет зависеть от тяжести патологии и осложнений, возникающих на фоне болезни. В случае обострения панкреатита в хронической форме рекомендуется провести в стационаре не менее 3 дней для устранения признаков интоксикации и болевого синдрома. Дальнейшее лечение пациента проводится в домашних условиях при строгом соблюдении схемы терапии и рекомендаций врача. В обязательном порядке пациент придерживается диеты.
В случае диагностирования у пациента стеатореи (избыточное выделение жиров с калом) назначают прием ферментных препаратов: Креон, Панкреатин. Возможно назначение средств, в составе которых есть желчь, например, Фестал. Дозирование медикаментов назначается для каждого больного в индивидуальном порядке, что зависит от степени стеатореи и количества выделяемого жира. Как правило, длительность лечения занимает много времени, в некоторых случаях назначается пожизненный прием ферментных средств. В тяжелых случаях дополнительно рекомендуется прием витаминов А, Е, К, В и медикаментов для улучшения моторики кишечника.

Панкреатит в острой форме потребует более длительного восстановления, поскольку, как правило, сопровождается осложнениями. В данном случае необходимо обеспечить полный покой поджелудочной, поэтому полностью исключается обычное питание, оно заменяется внутривенным. Время, проведенное в стационаре может варьироваться от 10 до 30 дней.
Стойкая ремиссия наблюдается через 5-6 месяцев после медикаментозной терапии. В данный период разрешается переход от диеты №5П к №5. Также необходимо исключить курение и бесконтрольный прием лекарственных средств.
Важно! Основное назначение в стадии ремиссии при панкреатите — полный отказ от употребления алкоголя.
Лечение панкреатита
Лечение хронического панкреатита включает в себя целый комплекс мероприятий, направленных на снятие болевого синдрома, восстановление секреторной активности поджелудочной железы и предупреждение развития осложнений заболевания.
Основной метод лечения хронического панкреатита – консервативная терапия. По показаниям проводят хирургическую операцию, в ходе которой целиком или частично удаляется поджелудочная железа и её протоки. Терапия хронического панкреатита назначается в зависимости от фазы заболевания (фазы обострения или ремиссии).
Лечение хронического панкреатита в период обострения
В период обострения лечение хронического панкреатита преследует следующие цели:
- Купирование болевого синдрома.
- Снижение давления в протоках поджелудочной железы.
- Коррекция водно-электролитных расстройств.
- Снижение секреторной активности поджелудочной железы.
- Стимуляция перистальтики кишечника.
Обезболивание
Чтобы уменьшить болевой синдром, пациенту в первые дни обострения показан голод. Затем назначается щадящая диета (стол №5). В первую очередь из рациона питания исключаются блюда, увеличивающие ферментативную активность железы. Это острая, жареная, солёная, жирная пища. Питаться лучше 5 раз в день, упор делается на белковую пищу (постные сорта мяса и рыбы, кисломолочные продукты). Чтобы пища усваивалась легче, её подают небольшими порциями, тёплой, но не горячей, в жидком или полужидком состоянии.
Важно! У пациентов, соблюдающих все принципы щадящей диеты, в 3 раза реже наблюдаются обострения, реже проводятся хирургические вмешательства, быстрее наступает выздоровление.
Если в первые дни болевой синдром не купируется, в лечение добавляют нестероидные противовоспалительные препараты (парацетамол, диклофенак и др.) и антигистаминные препараты (супрастин, димедрол, пипольфен и др.). Такое сочетание препаратов снимает воспаление и боль, уменьшает токсическое влияние воспалительных агентов на организм человека.
При упорном болевом синдроме в лечение добавляют наркотические анальгетики (тримеперидин или октреотид). В качестве альтернативного метода лечения боли возможна блокада нервных стволов и сплетений.
Снижение внутрипротокового давления
При своевременном лечении гипертензии быстрее уходит боль и воспаление, а значит проходит острая фаза панкреатита. Снятие застоя в протоках поджелудочной железы возможно только при расслаблении сфинктера Одди (он располагается между главным протоком и полостью двенадцатиперстной кишки). Для лечения и снятия спазма применяются спазмолитики (но-шпа, папаверин, баралгин, атропин, платифиллин, метацин).
Коррекция водно-электролитных расстройств
Применяется с целью детоксикации и восполнения электролитных и водных потерь организма. Для этого в лечение добавляют коллоидные и белковые растворы для инфузионных вливаний. Если панкреатит протекает с распадом ткани, то возможно применение форсированного диуреза в сочетании с инфузионной терапией. В этом случае выведение воспалительных токсинов из организма больного ускоряется.
Анти секреторная терапия
Сами ферменты железы очень токсичны для неё самой. При панкреатите это токсическое влияние усиливается. Для нейтрализации применяются препараты, уменьшающие секреторную активность, что в сочетании с голодом и диетой даёт ощутимый эффект. Препараты выбора: контрикал, трасилол, гордокс, сандостатин.
Ремиссия: устойчивость стадии и возможные приступы
Панкреатит хронического типа относят к патологиям, имеющим прогрессирующее течение. Это означает, что стадии ремиссии могут чередоваться с приступами обострения болезни. В ходе чего могут наблюдаться патологические процессы в виде диффузных и очаговых образований. Через некоторое время нормальная слизистая железы заменяется фиброзной тканью, пациент ощущает ослабление симптоматики, однако функциональность органа снижается. Со временем железа полностью прекращает выработку ферментов, необходимых для нормального пищеварения.
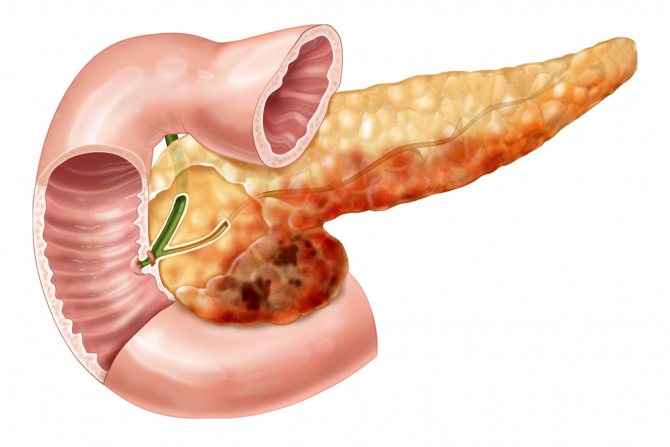
Запрещенные продукты и нарушение диеты
- Выпечка: Свежеиспечённый хлеб, слоеное тесто, сдобная выпечка.
- Супы: Харчо, грибной бульон, рассольник, окрошка, щи из кислой капусты.
- Мясо и рыба: Свинина, утка, говяжий мозг, сёмга, печень трески, баранина, копчёные колбасы и сосиски.
- Маринады и соленья: Огурцы, помидоры, грибы, лечо, баклажаны, острые закуски.
- Сладкое: Торты, пирожные, восточные сладости, заварные кремы, шоколадные конфеты, карамель, кукурузные палочки.
- Бобовые: Горох, чечевица, фасоль, кукуруза и нут.
- Молочная продукция: Жирные сливки, сливочное масло, острый, копчёный или солёный сыр, жирное молоко.
- Овощи: Имбирь, репка, чеснок, щавель, репчатый лук, шпинат.
- Фрукты и ягоды: Лимон, киви, клюква, грейпфрут, вишня, маслины.
- Приправы и соусы: Майонез, кетчуп, соевый соус, чили.
- Напитки: Газировка, кофе, виноградный сок, какао, квас.
Позволенную и вредную пищу определяет врач. Нельзя, полагаясь на личное суждение, вносить коррективы в диету. Если больной желает изменить состав блюд в питании, требуется первоначально проконсультироваться с лечащим врачом.
Запрещенные продукты при панкреатите плохо усваиваются. Сюда входит алкоголь, кофе, газировка, шоколад, грибы, изделия из сдобного теста, бобовые. Маринады, жареное, копченое, острое, кислое, жирное подлежат исключению из рациона.
Если не соблюдать диету, возможны последствия в виде кровотечений, тромбоза, желтухи, опухоли, диабета, поражения органов. При особо злостных нарушениях наступает летальный исход.
Питание в период ремиссии
Как уже говорилось выше, ремиссия при хроническом панкреатите предусматривает соблюдение диеты — изначально №5П, а далее №5. Эти виды диет являются лечебными, поэтому самостоятельно отменять их категорически запрещается.
В меню запрещается самостоятельно включать продукты питания, например, копчености, пельмени, кофейные напитки, алкоголь. Что именно будет включать диета №5, подробно опишет лечащий врач, в том числе он определит необходимое количество пищи в день.
Совет! Если вас пригласили в гости или в кафе, не стесняйтесь уточнять состав предлагаемых угощений. В случае, когда отведать блюда невозможно, ограничьтесь употреблением фруктов и воды.
При данном заболевании не стоит рисковать. Не забывайте себе напоминать, что несоблюдение диеты ухудшает течение болезни и провоцирует ее дальнейшее прогрессирование.

Диета в первые десять дней
С первых часов обострения больному обычно назначают лечение голоданием. Ему нельзя принимать какую-либо еду в течение 2-3 дней. В случае, когда состояние больного тяжелое, длительность голодания может быть увеличена.
Пациента кормят орально – через зонд, или парентерально – вводя внутривенно необходимые вещества.После голодания рекомендовано обильное питье, употребление отвара шиповника, зеленого чая, пищи однородной консистенции. Допускается употребление нескольких ломтиков хлебных сухарей в сутки.
При уменьшении количества симптомов и улучшении общего состояния пациента в меню можно добавить некоторые продукты. Основная их характеристика в этот период – высокое содержание углеводов. Также, по возможности, эти продукты должны иметь однородную консистенцию.
Примерное меню состоит из таких продуктов:
- каши;
- картофельное пюре;
- печенье;
- супы;
- сухари.
Пациенту запрещается есть жирные продукты. Из рациона исключаются масло разных видов, молочные продукты с высоким содержанием жира. Нельзя употреблять продукты, содержащие много белков: мясо, рыбу, яйца, бобовые. Допускается употребление белков до 15 г в сутки. Источник протеинов в этом периоде – растительная пища. Можно кушать только углеводы, но до 200 г в день.
В это время в рацион больного будет правильно добавить следующие продукты:
- омлет, приготовленный на пару;
- кисломолочные продукты с низким содержанием жира;
- диетическое мясо, приготовленное на пару (курица, телятина, индейка);
- овощные пюре.
При лечении хронического панкреатита обязательно должна соблюдаться диета в первые десять дней после обострения заболевания. Этим можно предотвратить рецидив, возникновение осложнений, к тому же ускорить ремиссию заболевания. Пациенту, как и прежде, нельзя употреблять в пищу жиры, многие белковые продукты, основой меню остается растительная еда с высоким содержанием углеводов.
Понедельник.
На завтрак можно подать галеты с сыром, несколько ломтиков подсушенных хлебцев, негазированной воды.Второй завтрак состоит из омлета или яичницы, приготовленной на пару, ломтика белого хлеба.На обед можно приготовить суп из курицы, рыбу, запеченную в духовке, отварной кабачок, томатный сок. Полдник простой, состоит из фруктового киселя. На ужин подается овсяная каша, свекольный салат, зеленый чай.
Вторник.
На завтрак гречневая каша, творог. Второй завтрак состоит из фруктового пюре, изюма. На обед подается овощной суп, рыба, приготовленная на пару, каша из тыквы, молоко. На полдник – легкий йогурт. Ужин состоит из мясного рулета, приготовленного на пару, хлеба, кураги.
Среда.
На завтрак – яичница, йогурт. Второй завтрак состоит из овсяной каши, отварной рыбы, изюма. На обед можно приготовить рулет из мяса, пюре из овощей, хлеб, пить негазированную воду. Ужин состоит из котлеты, приготовленной на пару, вареного риса, кефира.
Четверг – такой же, как и понедельник.
Пятница – такой же, как вторник.
Суббота – такой же, как и среда.
Воскресенье.
На завтрак творог, кофе. Второй завтрак состоит из чечевичного супа, минеральной воды. На обед подается курица отварная, фруктовое пюре. На ужин можно приготовить запеченную рыбу, овощной салат, кофе. Между основными приемами еды можно кушать один фрукт.
Хронический панкреатит и спорт
Важно! Любые физические нагрузки при панкреатите острого типа, а также при хроническом в стадии обострения, строго противопоказаны. Больной должен находиться в состоянии покоя.
При патологии без явных признаков обострения рекомендуется курс лечебной физкультуры. В частности, она показана в период ремиссии. В данном случае ЛФК является важной частью реабилитации.
Задача лечебной физкультуры заключается в следующем:
- улучшение кровообращения в области ЖКТ, что будет положительно влиять на процесс пищеварения;
- предотвращение застоя в отделах желудочно-кишечного тракта;
- улучшение движения желудочного сока.
В стадии ремиссии (как полной, так и частичной) при хроническом панкреатите рекомендуют такие виды ЛФК:
- спокойная ходьба;
- легкий массаж области ЖКТ (поглаживание от центра живота к левому боку);
- различные дыхательные упражнения, например, из йоги или гимнастики Стрельниковой.

Все дыхательные упражнения рекомендуется проводить несколько раз в день (утром и вечером), их можно сочетать с ходьбой или массажем живота. Отметим, что все упражнения при выполнении не должны провоцировать дискомфорт или болевые ощущения.
Профилактические меры относительно обострения заболевания должны включать непрерывное соблюдение диеты, правильного образа жизни и рекомендаций врача. Достаточно весомую роль в продлении ремиссии, улучшении общего состояния здоровья играет лечение, проводимое в санаторно-курортных учреждениях.
Профилактика и лечебная физкультура
Когда наступает ремиссия при панкреатите, рекомендуется лечебные гимнастические упражнения.
Первичные задачи ЛФК направлены на достижение следующих результатов:
- в улучшении процессов кровообращения в зоне ЖКТ, что оказывает положительный эффект на пищеварительные процессы;
- предупреждение застоев в области ЖКТ;
- нормализации движения сока, секретируемого желудком.
При неполной и полной фазе ремиссии рекомендовано выполнение следующих разновидностей упражнений:
- спокойный ритм хождения;
- проделывание легких массажных движений на животе;
- упражнения на дыхание из курса йоги, или гимнастических упражнений по Стрельниковой.
Значительно улучшить историю болезни и продлить период ремиссии поможет отдых в условиях курортных санаториев с предоставлением лечебных процедур.
Не стоит забывать, что даже в продолжительном ремиссионном периоде при нарушении диеты и употреблении алкогольной продукции может начаться обострение панкреатической патологии, способствующее еще большему поражению паренхиматозного органа.
источник
Хронический панкреатит: как добиться ремиссии
Хронический панкреатит — воспалительный процесс в поджелудочной железе, при котором разрушается паренхима органа, развиваются фиброзные изменения, экзокринная и эндокринная недостаточность. Несмотря на то, что болезнь постепенно прогрессирует, с ней можно бороться, достигнув продолжительной ремиссии путем соблюдения правильного питания и коррекции образа жизни.
Что можно пить при болезни поджелудочной железы
При нестойкой ремиссии хронического панкреатита фазы покоя постоянно сменяют фазы обострения, а если заболевание прогрессирует — с каждым новым обострением очаг воспаления становится всё больше.
При панкреатите, в поджелудочной железе происходят деструктивные изменения тканей, которые делаться на три типа:
- Диффузные.
- Очаговые.
- Сигментарные.
Со временем, поражённые участки обрастают фиброзной тканью, что несколько притупляет болевые ощущения. Человек начинает ошибочно полагать, что идёт на поправку, в то время, когда болезнь продолжает прогрессировать и разрастаться. Поджелудочная железа начинает вырабатывать всё меньше ферментов, необходимых для пищеварения.
Главная терапевтическая задача человека с диагнозом панкреатит — постепенно увеличить срок ремиссии и сократить количество обострений. Сделать это можно, если придерживаться следующих принципов:
- Приём ферментных и прочих препаратов, прописанных врачом.
- Строгое соблюдение предписанной диеты.
- Соблюдение режима сна.
- Отказ от деятельности, вызывающей нервные перегрузки.
Из напитков следует выделить чай, россияне напиток потребляют часто, в больших объёмах. Как зайти в гости, не выпив чашечку чая? Напиток при панкреатите разрешён. За сутки положено выпивать до литра. Выбор лучше остановить на зеленом чае либо китайском пуэре. Заварка не должна включать красителей и ароматизаторов.
Прочие напитки при панкреатите, разрешенные к использованию:
- кисель;
- морс;
- отвар шиповника, ромашки, укропа;
- минеральная негазированная вода (Боржоми, Ессентуки, Нарзан);
- разбавленные соки – яблочный и тыквенный.
Под запретом кофе, газировка, квас и концентрированные соки.
Выпивать напитки на основе этанола при заболевании строго запрещается, даже находясь в фазе ремиссии хронического панкреатита. Алкоголь вызывает спазмы внутри железы, ферменты, находящиеся внутри, начинают переваривать орган.
Как проявляется хронический панкреатит
Переход панкреатита в хроническую форму возможен при отсутствии необходимого лечения острого заболевания и пренебрежении назначениями врача.
Основные причины развития патологии — злоупотребление спиртными напитками и сопутствующие болезни желчного пузыря. Такая этиология диагностируется в 95-98% случаев обращения к врачу. К предрасполагающим факторам, которые повышают риск развития изменений в поджелудочной железе, относят:
- патологии в 12-перстной кишке;
- оперативное вмешательство по лечению заболеваний желудка и желчевыводящих путей в анамнезе;
- проведение эндоскопической ретроградной холангиопанкреатографии в анамнезе;
- травмирование или ранение области живота;
- терапию некоторыми сильнодействующими препаратами (антибактериальными, сульфаниламидами и др.);
- инфекционное (вирусом гепатита, свинкой и др.) и паразитарное (аскаридозом и др.) поражение организма;
- аномалии строения поджелудочной железы;
- нарушение обменных процессов;
- нарушение функционирования эндокринной системы;
- развитие сосудистых заболеваний;
- наследственный фактор.
Около 30% случаев приходится на неясную этиологию.
Хронический панкреатит протекает с болью, которая локализуется в подложечной зоне, иррадиируя в подреберье и поясницу. Возникновение симптома связано с приемом пищи и наблюдается после нее, примерно через 40-60 минут. Среди иных признаков болезни — диарея, тошнота, рвота, метеоризм, снижение аппетита и веса.
Панкреатит: этиология, патогенез, клинические проявления
Панкреатитом называют воспаление поджелудочной железы, которая в организме выполняет экзокринную (выделение в просвет желудочно-кишечного тракта ферментов, участвующих в пищеварении) и эндокринную (выделение в кровь инсулина) функции. Вследствие нарушения функционирования железы ферменты, пребывающие в неактивном состоянии, активизируются и начинают переваривать паренхиму органа. Продукты этой деструкции попадают в кровь, вызывая интоксикацию организма.
Хронический панкреатит – это медленно прогрессирующий процесс воспаления поджелудочной железы. Периоды обострения при этой болезни чередуются с периодами ремиссии. Ткань железы со временем атрофируется, и возникает фиброз.
Хронический панкреатит является следствием острого, список причин которого довольно обширный:
- злоупотребление спиртными напитками;
- инфекционные заболевания;
- воспалительные процессы в близлежащих органах (гастрит, холецистит, язва двенадцатиперстной кишки);
- травматические повреждения брюшины;
- сосудистые заболевания;
- нерациональный прием медикаментозных препаратов.
Симптомы панкреатита проявляются в период обострения. Это боль, которая появляется в эпигастральной области и носит опоясывающий характер. Чаще она возникает после приема еды и может продолжаться от нескольких часов до нескольких дней. Наряду с болью происходит нарушение пищеварения – тошнота, рвота, желтуха, вегетативные нарушения – озноб, потливость.
В период ремиссии о панкреатите могут свидетельствовать только изменения в результатах лабораторного и инструментального исследований, но отсутствие симптомов не подразумевает отсутствия заболевания, а это значит, что лечебное питание, которое используется при хроническом панкреатите – правило для каждого больного.
Лечебное питание при хроническом панкреатите меняется в зависимости от того, сколько времени прошло с начала обострения воспалительного процесса.
Формы ремиссии
Если соблюдать все предписания, которые определил лечащий врач, можно добиться стойкой ремиссии. И ее продолжительность может достигать нескольких десятков лет.
Существует несколько форм такой стадии хронического панкреатита.
- Частичная ремиссия
Заболевание протекает с минимальной выраженностью клинических проявлений. Лечение проводят в случае присутствия симптомов в стадии обострения для снижения интенсивности или полного устранения.
- Полная ремиссия
В таком случае проявления заболевания отсутствуют полностью. Полная ремиссия разделяется на стойкую, при которой симптомы не возникают на протяжении 6-24 месяцев, и нестойкую, когда патология протекает с чередованием стадий обострения и этапов отсутствия клинических признаков.
Несмотря на то, что наступила ремиссия заболевания, это не значит, что воспалительный процесс исчез. В любом случае требуется соблюдение правильного образа, коррекция питания, исключение вредных привычек.
Избавляемся от вредных привычек
В комплексе с диетотерапией показано соблюдение правильного образа жизни. В первую очередь — это исключение вредных привычек, к которым относят злоупотребление спиртными напитками, табакокурение, прием наркотических средств.
Так как в большинстве случаев панкреатит имеет алкогольную этиологию, его в обязательном порядке исключают из рациона, как на период обострения симптомов, так и в стадию ремиссии. Вредные вещества напитка способствуют раздражению железистых клеток, которые локализуются в желудке, что стимулирует ферментную функцию поджелудочной железы и вызывает гиперсекрецию.
Хронический панкреатит — опасное заболевание, которое при отсутствии лечения осложняется другими патологическими состояниями. Поэтому важно соблюдать все рекомендации и назначения лечащего врача.
Соблюдаем рекомендации врача
Для достижения продолжительной ремиссии важно систематически проходить контрольное обследование поджелудочной железы для выявления признаков обострения. Это лабораторные анализы (крови, мочи, кала) и инструментальная диагностика (ультразвуковое исследование, гастроскопия, рентгенография).
Кроме того, требуется соблюдение рекомендаций и назначений, которые определяет лечащий врач и которые способствуют нормализации и восстановлению работы органа. В первую очередь — это правильное питание, прием лекарственных препаратов. В некоторых случаях прибегают к хирургическому вмешательству.
При возникновении симптомов обострения патологии не рекомендуется проводить самолечение. Нужно вызвать скорую помощь или самостоятельно доставить больного в стационарное отделение для квалифицированной диагностики.
В первые сутки человеку прописывают полное голодание, нахождение в полном покое, постельный режим. Показано симптоматическое и этиотропное лечение с использованием следующих лекарственных средств:
- обезболивающих для снятия болевой симптоматики;
- препаратов, подавляющих секрецию органа;
- ферментов;
- антибактериальных средств для снижения риска присоединения инфекций.
Что можно пить при болезни поджелудочной железы
Правильно питаться человеку с хроническим панкреатитом необходимо не только в фазу обострения, но и всю оставшуюся жизнь. Чтобы не допустить рецидива обострения заболевания, пациент должен соблюдать ряд правил:
- не употреблять спиртные напитки;
- отказаться от жирной еды;
- употреблять еду с высоким содержанием углеводов;
- нельзя есть продукты, которые имеют раздражающее действие на рецепторы вкуса.
В меню не должны входить продукты с большим содержанием жира: сало, майонез, свинина. Есть необходимо только сваренные или приготовленные на пару блюда.
В фазу ремиссии больным необходимо употреблять такие продукты:
- крупы;
- нежирную рыбу;
- овощи;
- кисломолочные нежирные продукты;
- нежирное мясо;
- некислые фрукты;
- супы, сваренные диетических бульонах;
- сухари;
- каши;
- сухофрукты;
- компоты и кисели.
Нельзя есть такие продукты:
- жирное мясо;
- газированную воду;
- щи;
- лук, специи, чеснок;
- холодные супы;
- кофе;
- грибы;
- шоколад;
- сдобные изделия;
- бобовые;
- жареные яйца.
Важно составить меню на неделю, которое сочетает в себе принципы дробного питания. Ведь в этом случае каждый прием пищи не увеличивает нагрузку на поджелудочную железу, поэтому уменьшается риск развития следующего обострения. Рекомендовано питаться около 6 раз в сутки.
Заметный оздоравливающий эффект на поджелудочную железу оказывают следующие средства народной медицины:
- Пчелиный мёд ускоряет процессы регенерации тканей. Принимать продукт нужно по 1 чайной ложке в день перед едой, запивая молоком.
- Отвар шиповника – ускоряет отток жёлчи, оказывает профилактическое действие. Принимать его нужно по одному стакану перед каждым приёмом пищи. При отсутствии шиповника, его можно заменить на золотой ус, календулу, ромашку, полынь, укроп или бессмертник. Принцип приёма отвара сохраняется.
Справка! Народные средства не способны заменить полноценное лечение, однако, они могут увеличить срок ремиссии и оказать общеоздоравливающий эффект.
Контроль за питанием
Питание при хроническом панкреатите должно быть дробным — лучше маленькими порциями, но часто на протяжении дня. Важно исключить из рациона продукты, которые раздражают и без того воспаленную железу, усиливают продукцию ферментов. Большинство продуктов приготавливают, отваривая и запекая, после перетирая до кашицеобразного состояния (это важно при обострении патологии).
Несмотря на необходимость употребления перетертых продуктов, злоупотреблять таким питанием на протяжении длительного времени не стоит. Многочисленные отзывы подтверждают, что в таком случае снижается аппетит, а это вызывает похудение. Поэтому, как только состояние улучшилось, острые симптомы исчезли, лучше перейти на непротертый вариант питания.
К запрещенным продуктам на период лечения хронического панкреатита относят:
- спиртное;
- жареную пищу;
- копченое, продукты переработки мяса — колбасу, сосиски, сардельки;
- продукты быстрого приготовления — фастфуд;
- жирные сорта мяса и рыбы;
- консервацию, соленья;
- каши из гречки, риса и перловки;
- большое количество овощей и фруктов, особенно богатых клетчаткой;
- куриные яйца, приготовленные в виде омлета;
- сладкую газированную воду.
Среди разрешенных продуктов:
- овощи, содержащие клетчатку в небольшом объеме, в отварном или запеченном виде — свекла, картофель, морковь, сельдерей и др.;
- овощной бульон и супы на его основе в протертом виде;
- нежирное мясо (кролик, курица и др.) и рыба;
- нежирная молочная продукция — кефир, творог, сыр;
- каша из гречки, риса, перловки, овсянки, манки, макаронные изделия;
- вчерашний хлеб;
- куриные яйца в виде омлета или всмятку;
- фрукты и ягоды с некислым вкусом, сухофрукты;
- настои и отвары на основе лекарственных трав — с ромашкой, календулой и др.;
- минеральная вода.
Чтобы добиться стойкой ремиссии, правильное питание нужно соблюдать на постоянной основе.
Принципы диетического питания для избежания осложнений
Принципы диеты при ремиссии панкреатита заключаются в следующем:
- обеспечить организм всеми необходимыми веществами;
- соблюдение термического и химического метода щажения;
- обеспечение дробности питания;
- максимальный уровень ограничения продуктов с повышенным уровнем содержание жиров;
- тщательное пережевывание продуктов питания;
- предупреждение возникновения перегрузки функционирования пораженного органа.
Приготовление блюд необходимо осуществлять методом тушения, отваривания либо запекания в духовке, жарить категорически запрещено.
Но, перед готовкой какого либо блюда, необходимо знать о том, что разрешено есть, согласно диете в стадии ремиссии при панкреатите, а какие ингредиенты необходимо полностью исключить из рациона питания.
Перечень рекомендуемых продуктов и блюд
- Овощные культуры: цветные разновидности капусты, картошка, морковь, тыква и свекла.
- Фруктовые культуры: абрикосы, яблоки, сливы, бананы.
- Молочные изделия: все разновидности кисломолочных продуктов, цельное молоко и творог.
- Хлебобулочные изделия: сушеный хлеб из пшеничной муки, сухарики из белых сортов хлеба, макароны не более 2–х раз в неделю.
- Разновидности круп: гречка, рис, овсянка, манка и пшеничная крупа.
- Рыбные продукты: нежирные разновидности рыбного мяса в отваренном либо запеченном виде.
- Мясные изделия: куриное мясо и мясо индейки без кожи, а также говядина, баранье и кроличье мясо.
- Жидкость: слабый чайный напиток, компот из сухофруктов, фруктово-ягодный сок, отвар шиповника.
- В минимальном количестве разрешено употреблять сиропы и варенье.
Запрещенные продукты
К списку запрещенных продуктов, способных вызвать острый панкреатит либо обостренную фазу хронической патологии, относятся следующие ингредиенты:
- все копчения и соления, а также замаринованные продукты и острая еда;
- обжаренные продукты питания;
- консервы;
- алкогольные и газированные напитки;
- соки, фруктовые и ягодные культуры с повышенным уровнем кислотности;
- крепкий чай и кофе;
- бородинский хлеб;
- выпечка и кондитерские сладости;
- рыбный и мясной бульон.
Диагностика
Поскольку симптомы, которыми сопровождается хронический панкреатит при ремиссии, не специфичны лишь для этого заболевания, а напротив, могут наблюдаться при многих других патологиях органов пищеварения (и не только), для установления диагноза применяются инструментальные методы диагностики.
Наиболее доступным и информативным методом диагностики панкреатита является УЗИ, позволяющее обнаружить характерные для хронического панкреатита изменения в поджелудочной железе.
Для дифференциального диагноза с другими заболеваниями ЖКТ используется ультразвуковое исследование
При обычном – трансабдоминальном – УЗИ исследование проводится через брюшную стенку. Для уточнения диагноза может проводиться эндоскопическое УЗИ, когда датчик подводится с помощью зонда через рот и далее – через полые органы ЖКТ. Кроме ультразвукового исследования для диагностики применяется магнитно-резонансная, компьютерная томография.
Лабораторная диагностика возможна лишь на более поздних стадиях: секреторную недостаточность можно выявить с помощью копрологического исследования кала, а нарушение гормональной секреции определяет биохимический тест крови.
В дополнение к инструментальным исследованиям назначается биохимический анализ крови
Какие фрукты можно есть при панкреатите?
Сырые фрукты употреблять не рекомендуется. Можно приготовить фруктовое пюре, морс, запеканки. Разрешается употреблять запеченные яблоки, бананы, груши. Также можно арбуз и дыню, но в небольших количествах (1 – 2 кусочка). Виноград, финики, инжир не желательны, так как повышают газообразование в кишечнике и содержат много сахара. Лимон, апельсин, содержащие кислоту, усиливают выработку желудочного сока, что нежелательно, так как хронический панкреатит часто сочетается с заболеваниями желудка (гастритом) или печени (гепатитом).
Можно ли вылечить реактивный панкреатит народными средствами?
Химическое щажение это исключение из рациона продукты и блюда, которые усиливают секрецию органов пищеварения. При организации индивидуального диетического питания руководствуйтесь ПАМЯТКОЙ для больных хроническим панкреатитом. В утвержденный лечебный рацион диеты № 5п бульоны не входят вообще (даже ненасыщенные, некрепкие).
Поэтому делаем вывод: наваристые бульоны (мясной, куриный, рыбный) и овощные отвары при панкреатите противопоказаны. В стадии стойкой ремиссии, возможно, врач и разрешит Вам есть суп на вторичном (некрепком) бульоне.
Далее речь пойдет о том, как правильно варить бульон, какие приправы можно добавить, сколько времени варить, чтобы получился бульон, соответствующий детскому и диетическому питанию. В детском и диетическом питании, а также в питании при соблюдении здорового образа жизни используется вторичный бульон.
Мясо выбираем и обрабатываем в соответствии с требованиями диетического питания. Заливаем холодной водой, доводим до кипения, варим от 5 до 30 минут в зависимости от вида мяса. Получается первичный бульон — его надо слить. Мясо заливаем свежей водой и варим до готовности. Первичный бульон содержит жир и большое количество экстрактивных веществ, которые стимулируют секрецию пищеварительных органов (в т.ч. поджелудочной железы).
Хронический панкреатит
– вяло текущее продолжительное воспаление, которое часто приводит к диффузным изменениям паренхимы, атрофии железистых тканей и замещению их на фиброзную (соединительную) ткань. Этот патологический процесс нарушает основные функции поджелудочной железы, вызывая дисбаланс во многих системах организма.
Фиброз поджелудочной железы – уплотнение (рубцевание) соединительной ткани. Этому процессу может способствовать как нарушение обмена веществ в организме, так и хронический воспалительный процесс, вызванный алкогольной, вирусной и лекарственной интоксикацией, а также заболеваниями гепато-билиарной системы.
Классификация
Попытки классифицировать панкреатит предпринимали сотни врачей. В результате до сих пор нет единого мнения о том, какая же классификация верна. Существуют десятки вариантов, вот некоторые из них.
| По стадии заболевания: | Морфологические варианты: | По форме течения: |
| Стадия обострения. | Обструктивный. | Отёчный. |
| Стадия ремиссии. | Кальцифицирующий. | Жировой панкреонекроз. |
| Воспалительный (паренхиматозный). | Геморрагический панкреонекроз. | |
| Фиброзно-индуративный. | Гнойный (инфицированный панкреонекроз). |