Причины застоя желчи
Почему происходит застой желчи? Некоторые люди, услышав термин «холестаз», не подозревают о том, что это такое, почему развивается данный недуг. Причины появления рассматриваемого нами заболевания крайне многообразны. В целом синдром холестаза может встречаться в самых различных состояниях:
- алкогольное поражение печени;
- вирусное поражение печени;
- токсическое поражение печени;
- медикаментозное поражение печени;
- доброкачественная форма рецидивирующего холестаза;
- нарушения в кишечной микроэкологии;
- цирроз печени;
- холестаз беременных;
- бактериальные инфекции;
- эндотоксемия;
- билиарный первичный цирроз;
- болезнь Кароли;
- склерозирующий первичный холангит;
- билиарная атрезия;
- туберкулез;
- саркоидоз;
- лимфогранулематоз;
- дуктопения идиопатическая.
Каналикулярный и гепатоцеллюлярный холестаз приводят, в основном, к поражениям транспортных мембранных систем, экстралобулярный холестаз возникает при поражении эпителия желчных протоков.
Почему возникает нарушение?
Причины развития внутрипеченочного холестатического синдрома разнообразны – любое отклонение в работе или структуре печени может спровоцировать болезнь, даже при отсутствии выраженного воспаления. Но, так или иначе, факторы развития патологии связаны с оттоком или синтезом желчи. Поэтому принято разделять причины на несколько групп.
Что приводит к проблемам образования желчи:
- Бактериальные, вирусные и паразитные инфекции.
- Дисбактериоз кишечника.
- Алкогольное поражение паренхимы печени.
- Интоксикация организма, в том числе эндогенная.
- Цирротические изменения в органе.
- Беспорядочный прием лекарственных препаратов.
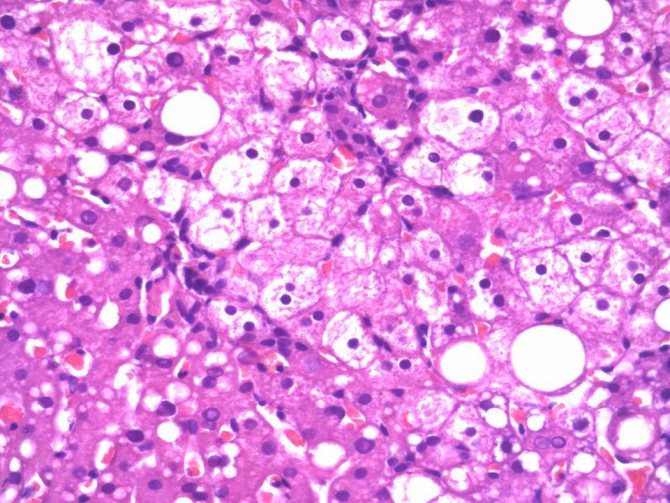
Схема морфологических изменений при холестазе
Существует более полусотни лекарственных веществ, способных нанести печени выраженный токсический урон. Статистика показывает, что на территории России около 3 % пациентов, страдают лекарственным поражением печени. Самое неблагоприятное воздействие на печень оказывают следующие группы препаратов:
- НПВС: Парацетамол, Диклофенак, Вольтарен, Аспирин, Ибупрофен.
- Противоопухолевые средства: Метотрексат, Флоксуридин, Флутамид.
- Антибиотики и фунгициды: Тетрациклин, Эритромицин, Рифампицин, Кетоконазол, Изониазид.
- Противосудорожные: Вальпроевая кислота.
- Психотропные: Амитриптилин, Диазепам, Карбамазепин.
- Гипотензивные: Каптоприл, Дилтиазем.
- Иммуносупрессоры: Циклоспорин А, Азатиоприн.
У 1 одного из 10 тыс. пациентов развивается холестатический гепатит после применения наркоза Галотаном. При повторном использовании препарата, риск печеночного поражения возрастает в 7 раз.
Регулярное употребление алкоголя и недостаточное питание повышает риск интоксикации лекарственными средствами.
В группу внутрипеченочных нарушений входит и холестаз беременных, который развивается при метаболических нарушениях под влиянием эстрогенных гормонов. В этом случае синдром носит доброкачественный характер и самостоятельно проходит при нормализации гормонального фона после рождения ребенка.
Юлия пишет: «На 34 недели беременности возник невыносимый зуд, и появилась боль под правым ребром. Обошла несколько врачей, пока мне поставили диагноз «холестаз беременных». Назначили пить Хофитол и диету, больше ничего – сказали, пройдет после родов. Действительно, зуд и боль прошли на следующий день после того, как родила».
Что приводит к нарушению оттока желчи:
- Склерозирующий холангит.
- Врожденное расширение желчных протоков.
- Идиопатическая дуктопения.
- Билиарный (аутоиммунный) цирроз.
- Билиарная атрезия.
Нарушить структуру и функционирование гепатобилиарной системы способны туберкулез, болезнь Ходжкина и саркоидоз на тяжелых стадиях. Очень редко холестаз развивается как симптом отторжения печени после пересадки донорского органа.
Причины возникновения холестаза
Самыми редкими причинами внутрипеченочной патологии считаются патологии 12-персной кишки, аневризма печеночной артерии, врожденные и наследственные нарушения обмена веществ и другие генетические отклонения.
Классификация
Этиология и патогенез холестаза у взрослых определяются множеством факторов. В зависимости от причин выделяют две основные формы:
- внепеченочный холестаз формируется при механической обструкции протоков, наиболее распространенным этиологическим фактором выступают камни желчевыводящих путей;
- внутрипеченочный холестаз развивается при заболеваниях гепатоцеллюлярной системы, в результате повреждения внутрипеченочных протоков или сочетает оба звена. При данной форме отсутствуют обструкция и механические повреждения билиарного тракта.
Внутрипеченочную форму дополнительно подразделяют на следующие подвиды:
- гепатоцеллюлярный холестаз, при котором возникает поражение гепатоцитов; каналикулярный, протекающий с поражением транспортных систем мембран;
- экстралобулярный, связанный с нарушением структуры эпителия протоков;
- смешанный холестаз.
В основе проявлений синдрома печеночного холестаза лежит один или несколько механизмов: поступление составляющих желчи в кровеносное русло в избыточном объеме, уменьшение или отсутствие ее в кишечнике, действие элементов желчи на канальцы и клетки печени.
В результате желчь проникает в кровь, обусловливая возникновение симптомов и поражение других органов и систем.
В зависимости от характера течения холестаз делят на острый и хронический. Дополнительно выделяют несколько типов:
- парциальный холестаз – сопровождается снижением секреции желчи;
- диссоцианный холестаз – характеризуется задержкой отдельных компонентов желчи;
- тотальный холестаз – протекает с нарушением поступления желчи в двенадцатиперстную кишку.
Также данный синдром может протекать в безжелтушной и желтушной форме.
Профилактика
Профилактические мероприятия от внутрипеченочного холестаза направлены на соблюдение следующих правил:
- пожизненный отказ от вредных привычек;
- выполнение рекомендаций лечащего врача относительно правильного питания;
- приём медикаментов только по предписанию доктора;
- сведение до минимума влияния токсинов на печень;
- устранение на ранних этапах развития тех патологических процессов, которые могут привести к формированию подобного недуга.
Кроме этого, очень важно несколько раз в год проходить профилактическое обследование у гастроэнтеролога.
Симптомы застоя желчи
Холестаз за счет избыточной концентрации желчных компонентов в печени, а также в тканях организма провоцирует возникновение печеночных и системных патологических процессов, которые, в свою очередь, обуславливают соответствующие лабораторные и клинические проявления этого заболевания.
Симптомы застоя желчи в организме, свойственные холестазу, определяются основным заболеванием, а также печеночно-клеточной недостаточностью и нарушением экскреторных функций гепацитов. Выделяют следующие признаки недуга:
- зуд кожи – главный (и долгое время единственный) симптом заболевания. Как правило, зуд беспокоит ночью, днем уменьшается. Некоторые больные отмечают усиление зуда зимой;
- ксантомы (небольшие образования желтого или коричневатого цвета, располагаются чаще всего на груди, спине и локтях). Появление ксантом связано с отложением липидов (жиров), которые являются маркерами холестаза;
- ксантелазмы (небольшие образования желтого или коричневатого цвета, располагающиеся симметрично на веках). Их появление связано с нарушениями обмена жиров в организме;
- расчесы кожи (возникающие из-за сильного кожного зуда), гнойничковые высыпания;
- желтуха (окрашивание в желтый цвет кожи, слизистых оболочек (глаз, ротовой полости), склер глаз);
- гиперпигментация кожи (усиление окраски, ее потемнение) за счет отложения меланина (особого химического соединения, которое придает коже цвет);
- стеаторея (выделение большого количества жиров с каловыми массами). Ее появление обусловлено недостаточным всасыванием жиров в кишечнике, в результате чего кал становится жидким, жирным, кашицеобразным, с неприятным запахом, с трудом смывается со стенок унитаза;
- изменение цвета кала и мочи (потемнение мочи и обесцвечивание кала);
- повышенная кровоточивость, которая связана со снижением всасывания жирорастворимого витамина К в кишечнике;
- гиповитаминозы – дефицит (недостаток) витаминов в организме. Гиповитаминоз при холестазе связан с нарушением всасывания жирорастворимых витаминов в кишечнике (А, Д, Е);
- снижение массы тела;
- холелитиаз (образование камней в желчном пузыре и желчных протоках).
Длительное течение холестаза нередко осложняется формированием в желчевыводящей системе пигментных конкрементов, которые, в свою очередь, осложняются бактериальным холангитом.
Формирование билиарного цирроза определяет актуальность признаков печеночно-клеточной недостаточности и портальной гипертензии. Анорексия, лихорадка, рвота и боль в животе могут являться симптомами заболевания, спровоцировавшего холестаз, однако симптомами самого заболевания они не являются.
Хирургическое вмешательство
Консервативные методы лечения холестаза не всегда дают положительный результат. В некоторых ситуациях желчь застаивается, симптоматика заболевания прогрессирует, общее состояние пациента ухудшается. В таком случае показано хирургическое вмешательство.
При нарушении движения желчи по протокам может быть выполнено несколько разновидностей операций. Их действие направлено на восстановление движения желчи на всех этапах.
Папиллэктомия
Операция производится эндоскопическим методом при суженном или закупоренном устье протока. В ходе операции производится удаление большого дуоденального сосочка.
Рассечение стриктуры
Операция заключается в удалении участка протока, на котором произошло сужение. Вмешательство носит пластический характер.
Удаление конкрементов
Удаление конкрементов из желчного пузыря и проходов. Камни извлекаются методом лазерного или ультразвукового дробления, лапароскопией или другими подходящими технологиями.
Холецистэктомия
Стенирование
Расширение протоков производится посредством ввода пластиковых или металлических конструкций.
Рекомендуем почитать:
Как разжижить желчь в желчном пузыре
Фотодинамическая терапия
Метод используется при выявлении образований, сдавливающих протоки. В их толщу вводится фотосенсибилизатор. Его действие направлено на уменьшение размеров новообразования.
Методы диагностики
Для того чтобы правильно установить диагноз холестаза необходимо пройти комплексное обследование в медицинском учреждении. Оно должно включает следующие методы диагностики:
- анализ анамнеза заболевания и жалоб;
- данные анамнеза жизни;
- физикальный осмотр. Определяется возможная желтушность кожи и склер глаз, ее интенсивность. Проводится пальпация и перкуссия печени, проверяется ее болезненность. Оценивается состояние кожных покровов;
- анализ крови;
- анализ мочи (обнаруживаются желчные пигменты);
- биохимический анализ крови (выявляют гипербилирубинемию – повышение билирубина в крови, повышение уровня липидов, желчных кислот, изменения липидного спектра, повышение уровня щелочной фосфатазы);
- ультразвуковое исследование (УЗИ) органов брюшной полости для выявления увеличенной печени, изменений желчного пузыря;
- компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) органов брюшной полости, выявляют возможные изменения печени, желчного пузыря;
- ретроградная панкреатохолангиография (метод исследования желчных протоков, позволяющий оценить их состояние);
- чрескожная чрезпеченочная холангиография (эндоскопическое исследование желчных протоков после заполнения их рентгеноконтрастным веществом);
- магниторезонансная холангиография (метод обследования желчных протоков) – является наиболее перспективным методом исследования в связи с его высокой информативностью;
- биопсия печени (исследование участка органа) для выявления причины холестаза и возможных изменений печени;
- возможны также консультации терапевта, гепатолога.
В ходе полноценного исследования врач решает, что делать и какой метод лечения необходимо назначить пациенту.
Питание
Питание при холестазе играет очень важную, если даже не главенствующую роль, так как вредная пища чаще всего становится виновником данного патологического состояния.
При холестатическом синдроме запрещено употреблять некоторые продукты: мясо жирных сортов, рыба жирных сортов, копчености, соусы, шоколад, маринады, консервы, алкоголь и жирные молочные продукты.
Гастроэнтерологи рекомендуют дробное питание, и иметь в рационе такие продукты: мясо и рыба нежирных сортов, супы, овощи в вареном или запеченном виде, кисломолочные продукты, каши, сухари, мед и варенье.
При холестазе рекомендуют отказаться от жареной и острой пищи, а также советуют заменять животные жиры растительными.
Лечение холестаза
Как убрать неприятный недуг? Лечение холестаза проводится комплексно, с учетом анамнеза заболевания. Этиотропное лечение показано при установлении причинного фактора. В зависимости от уровня развития внутрипеченочного холестаза показана патогенетическая терапия:
- При снижении проницаемости базолатеральной и/или каналикулярной мембраны, а также при ингибировании Na+, К+, АТФазы, других мембранных переносчиков показано использование гептрала. В его основе активное вещество, которое входит в состав тканей и жидких сред организма и участвует в реакциях трансметилирования. Гептрал обладает антидепрессивной и гепатопротективной активностью. С этой же целью показаны антиоксиданты и метадоксил;
- Разрушение цитоскелета гепатоцитов, нарушение везикулярного транспорта требует применения гептрала, антиоксидантов, рифампицина. Они основаны на индукции микросомальных ферментов печени;
- Изменение состава желчных кислот, нарушение формирования мицелл желчи требует применения урсодезоксихолевой кислоты, что способствует уменьшению гидрофобных желчных кислот, предупреждая тем самым токсический эффект на мембраны гепатоцитов;
- Для лечения кожного зуда, возникающего на фоне холестаза, эффективны блокаторо-опиатные рецепторы ЦНС и блокаторы серотониновых рецепторов. При симптомах остеопороза целесообразен прием витамина D3 в сочетании с препаратами кальция. При выраженных болях в костях назначают кальция глюконат. Всем пациентам с соответствующим диагнозомпоказаны витамин А и витамин Е. При геморрагических проявлениях назначается витамин К;
- В ряде случаев больным показаны методы экстракорпоральной гемокоррекции плазмаферез, лейкоцитаферез, криоплазмосорбция, ультрафиолетовое облучение крови. Нельзя избежать соблюдения диеты – важно ограничить количество нейтральных жиров до 40 грамм в сутки, наполнить рацион растительными жирами, маргаринами, содержащими триглицериды со средней длиной цепи.
Рецепты народной медицины
Нетрадиционное лечение направлено на нормализацию работы органов желчевыводящей системы и печени. Их действие способствует лучшему оттоку желчи из организма, расщеплению конкрементов и снятию воспалительных процессов. При холестазе наиболее эффективно использование отваров Зверобоя, Шиповника, гусиной лапчатки кленовых сережек.
Трехкомпонентный отвар
Для приготовления средства потребуется листья Зверобоя, Бессмертника и рыльца кукурузы. Все составляющие берутся в одинаковых пропорциях, перемешиваются и измельчаются до порошкообразного состояния. На 10 грамм сухой смеси потребуется 250 мл воды. Средство отваривается на водяной бане 40 минут. Готовый напиток остужают и процеживают. Прием производят по трети стакана 3 раза в сутки.
Шиповник и крапива
Для начала готовят смесь сухих трав. Травы соединяют и перемалывают в соотношении 2 к 1. На 2 части ягод Шиповника используется 1 часть крапивных листьев. Затем ложка готовой смеси заваривается стаканом кипятка. Отвар держат на огне 20 минут. Готовое средство остужают и пропускают через марлю. Принимают лекарство утром и вечером по 50 мл.
Порошок из кленовых семян
Кленовые семена необходимо промыть, просушить и измельчить до порошкообразного состояния. Средство принимают в сухом виде по половине чайной ложки трижды в день.
Березовый настой
Березовый настой
Для настоя используется ложка березового листа, измельченного до порошка. Листья запаривают стаканом горячей воды и доводят до кипения на водяной бане. Затем пропускают через сито и пьют. Дозировка составляет треть стакана. Кратность приема – 3 раза в сутки.
Редьковый сок со свеклой
Напиток готовится из черной редьки и красной свеклы в равных частях. Принимать средство необходимо ежедневно по 1 стакану. Курс лечения составляет не менее 3 месяцев.
Коровье молоко с дегтем
Курс лечения составляет 10 дней. В первый день необходимо выпить 200 мл молока с добавлением 1 капли дегтя. Ежедневно количество капель увеличивается на одну. В последний день добавляет 10 капель дегтя. После этого производится перерыв в 10 дней, и курс повторяется в обратном порядке от 10 к 1. Несмотря на высокую эффективность нетрадиционного лечения, оно не может применяться самостоятельно. При заболеваниях печени и желчного пузыря рекомендуется консультация специалиста и назначение медикаментозного лечения. Народные рецепты позволяют увеличить эффективность приема медикаментов и ускорить выздоровление.
Холестаз у детей
Как правило, у детей чаще всего речь идет о развитии именно внутрипеченочного холестаза, реже – внепеченочного. В преобладающем большинстве случаев причинами развития внепеченочного холестаза являются врожденные пороки развития желчных путей: атрезия или стеноз общего желчного протока.
Случаи, когда есть препятствие изнутри оттоку желчи (закрытие просвета желчными камнями), в детской практике – достаточно редкое явление.
Одним из самых первых внешних признаков, которые можно выявить сразу же, является сильный и постоянный кожный зуд, сопровождающийся сыпью, правда, чаще всего наблюдается этот симптом у подростков, гораздо реже встречается он у детей младшего возраста.
Распространенным признаком холестаза у совсем маленьких детей является желтуха, а определить ее можно по равномерному желтоватому оттенку кожи всего тела, а также лица. Кроме того, желтоватый оттенок приобретают слизистые оболочки и белки глаз.
Синдром холестаза у ребенка – это застой желчи в протоках желчного пузыря, который приводит к развитию тяжелой интоксикации организма, образованию камней, аллергических реакций, отравлению печени.
Диагностика и лечение этого вида болезни проводится в условиях стационара. Врач отделения гастроэнтерологии и пульмонологии, опираясь на результаты биохимического и общего анализа крови, а также данных УЗИ-диагностики решает, как лечить данную патологию.
В рамках терапевтического подхода могут быть использованы:
- назначение диеты;
- лекарственные вещества желчегонные и для лечения печени;
- антибиотики при повышении температуры тела;
- антигистаминные препараты; препараты для стабилизации пищеварительной функции;
- пробиотики, пребиотики;
- витаминный комплекс и фолиевая кислота; сорбенты;
- в редких случаях проводится операция по устранению порока развития.
Главной рекомендацией специалиста является отказ от жирной, вредной пищи, соблюдение режима питания.
Осложнения и прогнозы
Риск развития осложнений зависит от множества факторов: возраста пациента, сопутствующих заболеваний, первичной болезни, стадии, на которой был диагностирован внутрипеченочный вид холестаза.
В детском возрасте, если болезнь не была во время диагностирована, есть высокий риск развития осложнений в виде цирроза печени или холангита. Зачастую единственным методом лечения и спасения жизни ребенка становится пересадка печени. Холестаз у ребенка при неонатальном гепатите имеет более благоприятный характер – правильно подобранное лечение приводит к полному выздоровлению.
В случае развития холестаза у беременных следует постоянно находиться под контролем врача, так как существует вероятность развития тяжелых осложнений:
- Преждевременные роды.
- Послеродовое кровотечение.
- Задержка внутриутробного развития у ребенка.
- Длительная желтушка у новорожденного.
- Внутриутробная гибель плода (1-2 %).
При холестазе нарушается вывод меди из организма, что приводит к пигментации роговицы глаза и снижению зрения. Считается, что если человек длительно болел или болеет холестазом, у него повышается риск развития следующих патологий:
- Острая печеночная или почечная недостаточность.
- Сердечно-сосудистая недостаточность.
- Остеопороз.
- Цирроз печени.
- Нарушение обмена и всасываемости липидов.
- Сепсис.
- Нарушение свертываемости крови.
- Желчекаменная болезнь.
К расчесам на теле могут присоединяться бактериальные инфекции и вызывать кожные воспаления.
Прогноз у неосложненного холестаза благоприятный, при условии, что пациент соблюдает все рекомендации лечащего врача, не употребляет алкоголь и старается придерживаться правильного питания.
Но о прогнозе можно говорить только после полного обследования и оценки состояния пациента – циррозы, опухоли и гепатиты часто осложняют течение болезни и приводят к тяжелым состояниям. Наиболее неблагоприятный прогноз имеет хроническая форма заболевания, осложняющаяся циррозом, печеночной недостаточностью, энцефалопатией или раком печени.
Диета
Диета 5-й стол
- Эффективность: лечебный эффект через 14 дней
- Сроки: от 3 месяцев и более
- Стоимость продуктов: 1200 — 1350 рублей в неделю
Питание в процессе лечения холиатического синдрома играет очень важную роль. При этом заболевании рекомендуется Диета стол № 5, предусматривающая отказ от жареной, жирной пищи с высоким содержанием животных жиров. Очень важно полностью исключить напитки с кофеином и спиртное.
Питание должно быть облегченным и включать фрукты, овощи, свежие соки. Количество калорий, потребляемых в сутки, нужно уменьшить.
В меню нужно ввести следующие желчегонные продукты:
- Нежирное молоко.
- Растительные масла.
- Салаты из свеклы, редьки, редиса, помидоров с растительным маслом.
- Капуста – тушеная и квашеная.
- Овсяная, кукурузная каша.
- Хлопья и хлебцы из цельных зерен.
- Зелень – шпинат, укроп, петрушка, сельдерей, салат и др.
- Морковь, помидоры.
- Ягоды и фрукты.
- Вода (до 2 л в день) с соком лимона.
- Отвар из шиповника.
Правильное питание поможет предупредить заброс желчи и билиарный рефлюкс-эзофагит.